برآورد می شود که تا سال 2030 تعداد 550 میلیون نفر مبتلا به دیابت در جهان وجود خواهد داشت. از آنجا که تقریباً یک چهارم افراد مبتلا به دیابت در برخی موارد دچار زخم پا می شوند، همه باید بهترین شیوه ها برای پیشگیری و درمان زخم دیابتی را بدانند.
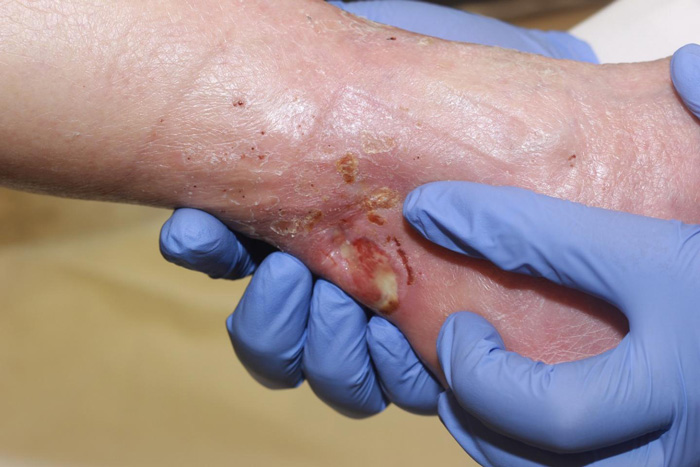
اولین گام: شناخت انواع زخم دیابتی
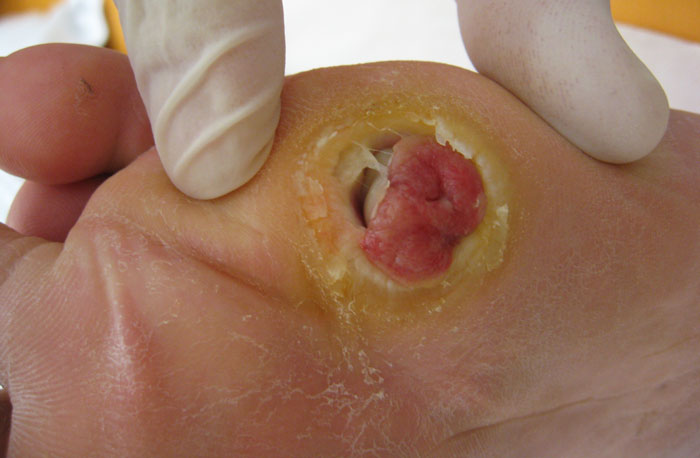
تشخیص نوع زخم پای دیابتی برای تعیین درمان موثر مهم است. در اینجا انواع مختلف این زخم ها آمده است:
زخم های نوروپاتیک زمانی ایجاد می شوند که آسیب عصبی ناشی از نوروپاتی دیابتی باعث شود که فرد مبتلا به دیابت در اثر ایجاد آسیب، احساس درد نکند. این لطمه اغلب منجر به پیشرفت قابل توجه زخم قبل از آگاهی فرد می شود. معمولا این نوع زخم باعث تغییر شکل پا و انگشتان پا، میخچه، پینه خواهد شد. پوشیدن کفش نه تنها می تواند این مسائل را پنهان کند، بلکه در صورت نامناسب بودن می تواند آسیب را نیز تشدید کند.
زخم های ایسمیک یا زخم های شریانی که ممکن است به دلیل عدم جریان یافتن خون در اندام رخ دهد. هنگامی که زخمی در نتیجه آسیب به انتهای پا ایجاد می شود، عدم وجود جریان خون کافی باعث کاهش سرعت بهبود این زخم ها می شود.
زخم های عصبی ایسمیک در افراد مبتلا به نوروپاتی و جریان خون شریانی ضعیف ایجاد می شود و درمان آنها سخت ترین نوع درمان زخم دیابتی است.
زخم های عفونی در حدود نیمی از بیماران مبتلا به زخم پای دیابتی ایجاد می شود و نیاز به مراقبت ویژه دارد.
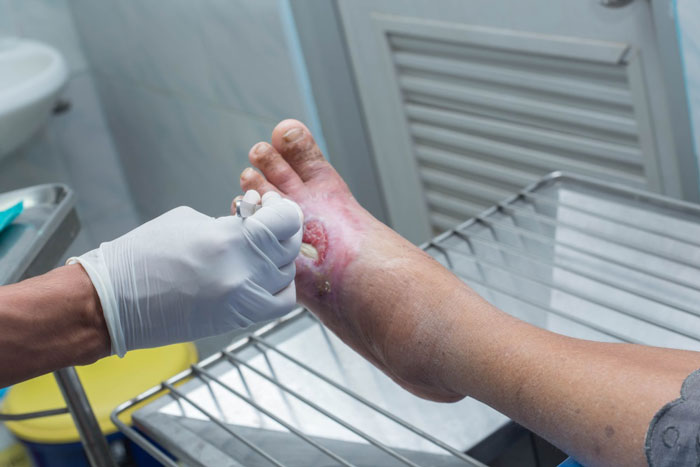
درمان زخم پای دیابتی
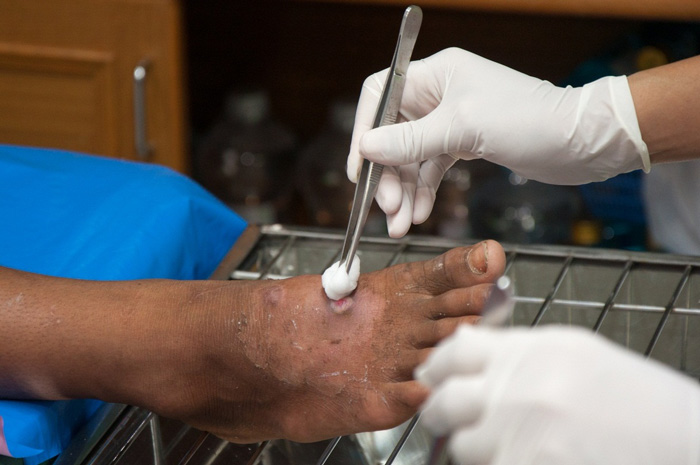
اولین قدم در درمان زخم پای دیابتی، برداشتن بافت نکروز شده از زخم است. روش جراحی دبریدمان استفاده شده نباید به اعصاب، تاندون ها و عروق خونی آسیب برساند. از آنجا که بسیاری از افراد مبتلا به دیابت از ناحیه زخم احساس درد نمی کنند، پزشکان نمی توانند به حس بیمار اعتماد کنند که در صورت بررسی مناطق حساس به او محل درد را اطلاع دهد. روش دبریدمان به شرح زیر است:
- کاهش فشار بر زخم پا؛
- بهبود زخم را تسریع می کند؛
- اجازه می دهد بافت زیرین سالم مورد بررسی قرار گیرد؛
- به تخلیه زخم کمک می کند؛
- اثربخشی پانسمان زخم را بیشتر می کند؛
- از عوارض احتمالی جلوگیری می کند.
عوارض عدم جلوگیری از زخم دیابتی
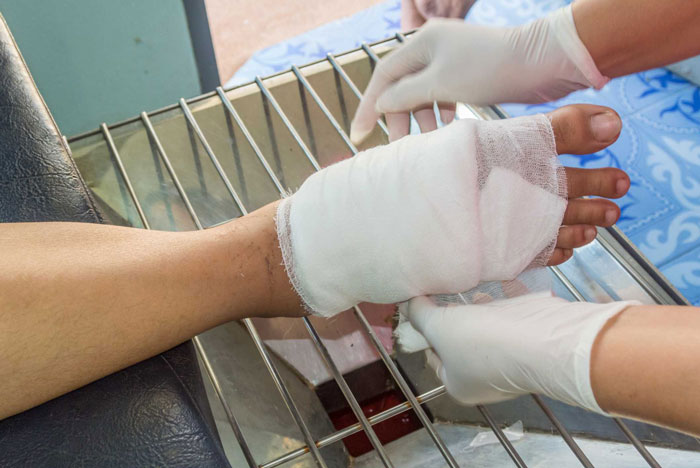
پیشگیری از عفونت: کنترل جدی عفونت برای جلوگیری از تشدید آن ضروری است. میزان بالای مرگ و میر با زخم پای دیابتی همراه است. بنابراین، در صورت وجود علائم عفونت، مصرف آنتی بیوتیک های خوراکی و موضعی توصیه می شود. به طور معمول، از پانسمان زخم آغشته به مواد ضد عفونی کننده استفاده می شود. گاز ساده ممکن است به پوست آسیب برساند. پانسمان آلژینات و فوم جذب بالایی برای ترشحات متوسط تا سنگین دارد. برای زخم پای دیابتی با بافت در حال مرگ، هیدروژل یا پانسمان با کلاژن و نقره موثرتر است. مهمترین نکته تطبیق قابلیت جذب پانسمان با وسعت زخم و ترشحات آن است.
تخلیه فشار: وجود فشار بر زخم پای دیابتی از بهبودی جلوگیری می کند. به همین دلیل یکی از جنبه های کلیدی درمان می تواند استفاده از وسیله ای برای توزیع یکنواخت فشار در سراسر ساق پا باشد. این کار را می توان با قرار دادن قالب تماسی غیر متحرک یا یک دستگاه بردارنده فشار انجام داد. متأسفانه، مطالعات نشان داده است که بسیاری از بیمارانی که از دستگاه های متحرک استفاده می کنند، فقط 30 درصد از روز آن ها را می پوشند، که می تواند نتایج درمان را به میزان قابل توجهی تحت تأثیر قرار دهد.
روش های پیشرفته برای درمان زخم دیابتی
پزشکان افرادی که زخم پای دیابتی دارند ممکن است در صورت ترمیم نشدن زخم ها مجبور به گرفتن تصمیمات سختی شوند. در مورد بسیاری از این بیماران خطر آسیب قلبی قابل توجهی وجود دارد و پزشکان مراقبت های بهداشتی باید تصمیمات پیچیده ای در مورد انجام اقدامات تهاجمی مانند آنژیوگرافی بگیرند. سایر گزینه ها عبارتند از:
- پوشاندن زخم با سلولهای انسانی کشت شده؛
- پانسمان هتروژنتیک یا پیوند با فاکتورهای رشد نوترکیب؛
- اکسیژن درمانی هایپرباریک.
جلوگیری از بروز زخم پای دیابتی
درمان جامع افراد مبتلا به دیابت می تواند به درمان مشکلات اساسی زمینه ای کمک کند و نه تنها باعث بهبود سریع تر زخم می شود، بلکه عوامل خطرناکی را که ممکن است در ایجاد زخم پای دیابتی نقش داشته باشند را به حداقل برساند. کنترل مناسب دیابت و اصلاح شیوه زندگی شامل موارد زیر است:
- پایین نگه داشتن سطح قند خون.
- تغذیه مناسب و عادات غذایی سالم
- کاهش فشار خون بالا.
- سیگار کشیدن ممنوع.
به افراد مبتلا به دیابت و اطرافیان آن ها باید موارد زیر را آموزش دهند:
- هر روز پای آنها را با آینه معاینه کنید و به دنبال عفونت های قارچی یا هرگونه ناهنجاری باشید.
- پا را حداقل یک بار در روز در آب ولرم (آزمایش شده با آرنج) بشویید و خشک کنید و توجه ویژه ای به خشک شدن فاصله بین انگشتان پا داشته باشید.
- از پد های گرم کننده استفاده نکنید یا پاها را نزدیک بخاری ها قرار ندهید.
- همیشه داخل و خارج از کفش و دمپایی استفاده کنید.
- اگر کف پای خود را حس نمی کنند از کفش های مخصوص استفاده کنید.
- همیشه از جوراب استفاده کنید و روزانه آن ها را عوض کنید.
- ناخن های خود را توسط یک متخصص آموزش دیده با دقت کوتاه کنید (افراد در معرض زخم پای دیابتی نباید خود ناخن هایشان را کوتاه کنند،زیرا خطر آسیب بسیار زیاد است).
- خشکی پا را با روان کننده های حاوی اوره یا سالیسیلات درمان کنید، اما بین انگشتان پا از آن نزنید.
سخن آخر
علاوه بر موارد گفته شده هر بیمار مبتلا به دیابت باید سالانه آزمایش جامع پا همراه با معاینه دقیق فیزیکی انجام دهد. متخصصان مراقبت های بهداشتی باید بهترین شیوه های مراقبت و درمان زخم دیابتی را در هر ویزیت برای بیمار انجام دهند که مطمئن شوند توصیه های آن ها و اهمیت مراقبت از پاهای خود را درک کرده اند.
Source: www.woundsource.com




بدون دیدگاه